| 19.03.2020, 19:38 | |
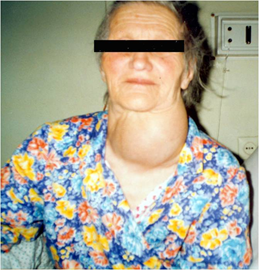
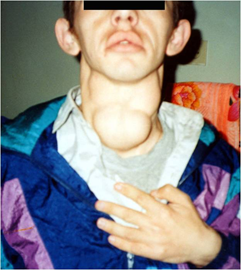
Ендемічний (нетоксичний) зоб – це захворювання, що супроводжується прогресуючою гіперплазією паренхіми щитоподібної залози, зумовленою недостатнім забезпеченням організму йодом. Залежно від поширення серед населення виділяють ендемічний та спорадичний нетоксичний зоб. Анатомо-фізіологічні відомості. Щитоподібна залоза розташована на передній поверхні шиї, дещо нижче перснеподібного хряща. Вона має підковоподібну форму, складається з трьох частин: двох бічних часток та перешийка. Перешийок щитоподібної залози розташований на нижніх кільцях трахеї, у 33 % спостережень виявляють пірамідальну частку (частка Лялюєта), яка відходить від перешийка.Залежно від того, як відбулося розділення непарного зачатка, з якого утворюється щитоподібна залоза, її розташування може бути атиповим (під коренем язика, загрудинно) або може бути відсутня одна з часток, або перешийок, що важливо мати на увазі під час виконання оперативного втручання на щитоподібній залозі. Маса щитоподібної залози дорослої людини в районах з нормальним вмістом унавколишньому середовищі йоду становить 20-40 г, у жінок щитоподібна залоза більша, ніж у чоловіків, її розміри збільшуються в період лактації та менструації. Спереду щитоподібна залоза вкрита короткими м'язами шиї і фасціальною капсулою(вісцеральний листок 4-ї фасції шиї). Вона має власну капсулу; від неї відходять відростки, які розділяють залозу на 20 – 40 часточок. Між капсулами містяться артерії, вени і нерви. Частки щитоподібної залози прилягають до трахеї і гортані (до перснеподібного і щитоподібного хрящів) і зміщуються під час ковтання разом з ними, а при збільшенні щитоподібної залози з'являютьсяознаки здавлення шиї та (у задавнених випадках) грудної порожнини. У проміжку між трахеєю та стравоходом проходить зворотний гортанний нерв, у разі здавлення якого збільшеною щитоподібною залозою виникає дисфонія. Кровозабезпечення щитоподібної залози здійснюється з верхніх та нижніх щитоподібних артерій.Верхні артерії беруть початок від зовнішньої сонної артерії (у 61 %спостережень), біфуркації аорти (у 31 %), загальної сонної артерії (у 8 %). На відстані 1 – 1,5 см від щитоподібної залози артерії розділяються на гілки. Нижні щитоподібні артерії відходять від щитошийного стовбура, інколи від підключичної артерії, плечоголовного стовбура або внутрішньогрудної артерії. Вени супроводжують артерії, особливо багато їх на передній поверхні залози. У 4 – 15 % спостережень крім названих 4артерій може бути додаткова п'ята, непарна щитоподібна артерія, яка відходить від дуги аорти до перешийка щитоподібної залози. За інтенсивністю кровопостачання щитоподібна залоза посідає перше місце серед усіх внутрішніх органів (на 10 г залози за 1 хв надходить 56 мл крові, тоді як на 10 г тканини нирок – 15 мл). Іннервація щитоподібної залози здійснюється гілками блукаючого нерва, симпатичного нервового стовбура, під'язикового та язико-глотковогонервів. На задній поверхні бічних часток щитоподібної залози, поза її капсулою,міститься по дві прищитоподібні залози. У разі пошкодження або хірургічного видалення їх виникають ознаки гіпопаратиреозу (тетанічні судоми). За даними гістологічного дослідження, щитоподібна залоза складається з фолікулів,вистелених кубічним епітелієм. При гіперфункції щитоподібної залози клітини збільшуються за обсягом і висотою, змінюють форму, що зумовлює збільшення розмірів залози. У фолікулах виробляється гормон щитоподібної залози – тироксин, відкритий у 1914p. Kendall. Він утворюється з амінокислоти тирозину та йоду. Дія тироксину на організм полягає у збільшенні потреби в кисні та стимуляції всіх видів обміну речовин – білкового, вуглеводного, жирового, мінерального. Звідси вплив щитоподібної залози на функцію серцево-судинної, центральної нервової і травноїсистем, печінки та інших внутрішніх органів. У 1950 р. Cross і Lebland відкрилиновий гормон – трийодтиронін, близький до тироксину, проте у 5 – 10 разів активніший за нього. У нормі в крові міститься 92 % тироксину і 8 %трийодтироніну. При гіперфункції щитоподібної залози продукція трийодтироніну значно збільшується. У 1963 р. Гірш та співавтори виділили ще один гормон – тирокальцитонін,який виробляється парафолікулярними клітинами, він перешкоджає демінералізації кісток. Щитоподібна залоза є основним споживачем йоду в організмі (у ній міститься йоду в 1000 разів більше, ніж у крові). Добова потреба організму дорослої людини в йоді дорівнює 200 – 220 мкг (в ендемічному осередку організм отримує тільки 50 мкг).З рослин в організм надходить 58,5 % йоду, з м'яса – 33,3 %, з повітря – 4,2 %,з води – 4,2 %. Зниження ендокринної функції щитоподібної залози зумовлює, насамперед, зменшення інтенсивності всіх видів обміну речовин, зокрема основного, зниженнятемператури тіла. І навпаки, надмірне утворення гормонів стимулює перебіг метаболічних процесів (збільшується споживання кисню і виділення вуглекислоти),унаслідок чого посилюється теплоутворення. Таким чином, фізіологічна роль щитоподібної залози полягає в активації перебігу метаболічних процесів та забезпеченні сталості температури тіла. Крім того, гормони щитоподібної залози впливають на розвиток і функцію нервової системи. Для повноцінного диференціювання клітин головного мозку необхідний достатній рівень тиреоїдних гормонів в організмі. Тому дефіцит йоду в організмі матері під час вагітності може спричинити недорозвинення головного мозку та кретинізм у дитини. Тиреоїдні гормони беруть участь у реалізації впливу соматотропіну на ріст тіла та сприяють ендохондральному скостенінню. Цим пояснюється уповільнення росту організму дитини в разі зниження їх рівня. Тиреоїдні гормони також посилюють гемопоез, активують процеси фагоцитозу та імуногенезу. Вони також прямо або опосередковано впливають на функціональний стан інших залоз внутрішньої секреції, особливо передньої частки гіпофіза, кори надниркових залоз, статевих залоз. Отже, щитоподібна залоза відіграє дуже важливу роль у нормальному функціонуванні різних систем і внутрішніх органів, тому порушення її функції супроводжується їх розладами. Етіологія ендемічного зоба. Найчастішою причиною виникнення ендемічного зоба є значне зменшення вмісту йоду в навколишньому середовищі.Якщо добова потреба в йоді організму дорослої людини становить 200 – 220 мкг,то в осередку ендемії в організм надходить лише 50 мкг. Крім низького рівняйоду в геліобіосфері, для ендемічного осередку характерна поява зоба в людей ітварин (коней, корів, овець), висока частота розумової відсталості в дітей.Місцевість вважають ендемічною, якщо в 10 % населення виявляють ознаки зоба.Тяжка ендемія характеризується високою частотою виявлення великого зоба,вузлових форм зоба та наближенням коефіцієнта Ленца-Бауера (співвідношення частоти захворювання у чоловіків та жінок) до 1, за легкої ендемії він дорівнює1:8. Сьогодні ступінь впливу основного етіологічного чинника зоба – вираженості недостатності йоду в тому чи іншому регіоні оцінюють за даними епідеміологічних досліджень з використанням сучасних критеріїв, рекомендованих ВООЗ. У деяких регіонах за нормального вмісту йоду в навколишньому середовищі надходження його до щитоподібної залози може бути заблокованим унаслідок впливу зобогенних (струмогенних) чинників, які надходять до організму з харчовими продуктами та водою. Струмогенними чинниками вважають такі: I. Brassicaчинники – речовини, що містяться в овочах з родини Brassica (кольорова капуста,ріпа, арахіс, насіння сої). При їх споживанні надходження йоду до щитоподібної залози зменшується, що може спричинити порушення її функції – синтез тиреоїдних гормонів. II. Гумінові речовини, які утворюються у ґрунті із омертвілих рослин і тваринних організмів,і є високомолекулярними сполуками з численними активними групами, які єсорбентами йоду. При надлишку гумінових речовин у ґрунті та воді кількість йоду на цій ділянці зменшується, що може бути причиною його дефіциту. Певну роль в етіології ендемічного зоба відіграє вода, забруднена органічними речовинами та з підвищеним вмістом іонів кальцію, фтору, заліза, марганцю.Підвищене надходження зазначених речовин в організм людини зумовлює посилення проліферації паренхіми щитоподібної залози та зниження метаболічної активності тироксину. Зменшення гормоноутворення також може бути зумовлене порушенням синтезу білків та активності ферментів при нормальному надходженні йоду в організм. Порушення кон'югації йодтиронінів з а-глобулінами також може бути причиною розвитку зоба. Важливу роль в етіології зоба мають генетичні зміни, які виникають у людей, що мешкають в ендемічних осередках, вони спричинюють спадкове зниження функції щитоподібної залози та порушення реабсорбції йодидів у нирках. Ще одним важливим екзогенним (зовнішнім) чинником, який зумовлює порушення функції щитоподібної залози, є високе радіаційне тло навколишнього середовища.Підтвердженням цього є суттєве збільшення частоти захворювань щитоподібної залози в Україні після аварії на Чорнобильській АЕС. Це стосується не тільки раку, а й вузлового зоба, автоімунного тиреоїдиту, аденоми щитоподібної залози та ендемічного зоба. Значно збільшилась кількість хворих з патологією щитоподібної залози після проведення радіаційної терапії з приводу злоякісних пухлин різної локалізації, що підтверджує вплив радіаційного випромінювання на функціональний стан щитоподібної залози. Патогенез . Розвиток ендемічного зоба – це компенсаторна реакція організму на дефіцит йоду в навколишньому середовищі, що зумовлює порушення функції щитоподібної залози та її гормональну недостатність. У зв'язку з недостатньою продукцією тироксину виникає дифузна або обмежена гіперплазія щитоподібної залози як фізіологічна компенсаторна реакція. Гіперпластична реакція, спочатку загальна, згодом може стати місцевою, що спричинює утворення вузлового зоба. Таким чином, інтратиреоїдний дефіцит йоду активує місцеві механізми регуляції клітинного росту. Серед локальних чинників виділяють стимулювальні (епідермальний та інсуліноподібний чинники росту) та гальмівні (йодоліпіди, трансформуючий чинник росту – бета). Їх секреція здійснюється тироцитами або іншими клітинами щитоподібної залози, особливо фібробластами,які відповідають за гіперплазію, тобто проліферацію клітин фолікулярного епітелію. Отже, збільшення розмірів щитоподібної залози при ендемічному зобі відбувається внаслідок її гіпертрофії, що залежить від вмісту тиротропіну, а також гіперплазії, зумовленої дефіцитом йоду в самій щитоподібній залозі. Початковадифузна гіперплазія з часом змінюється на нерівномірну вогнищеву з одночасною атрофією клітин в інших ділянках щитоподібної залози. Клінічно визначають збільшення розмірів щитоподібної залози та утворення вузлів, а такожприєднання вторинних патологічних змін, зокрема крововиливів, фіброзу, гіалінозу, утворення кіст тощо. Наведені зміни щитоподібної залози на початку захворювання і в подальшому можна розглядати ще як компенсаторні, але вже не фізіологічні. Заданими морфологічного дослідження ендемічний зоб проявляється загальною або обмеженою гіперплазією тканини щитоподібної залози. Морфологічні зміни спостерігають в усіх складових щитоподібної залози – паренхімі, сполучнотканинних елементах, судинах тощо. Класифікація. У клінічній практиці залежно від розмірів, локалізації збільшення та його форми, функціонального стану щитоподібної залози,морфологічних змін та поширення ендемічного зоба серед населення використовують класифікацію, яка передбачає розподіл захворювання: 1. За ступенем збільшення розмірів щитоподібної залози (швейцарська класифікація): 0 ступінь – щитоподібна залоза не пальпується або майже не пальпується; І ступінь – щитоподібна залоза чітко пальпується, особливо її перешийок; ІІ ступінь – щитоподібна залоза не тільки чітко визначається під час пальпації, вона візуалізується під час ковтання; ІІІ ступінь – збільшену щитоподібну залозу виявляють підчас огляду шиї (так звана товста шия); IV ступінь – форма шиї значно змінена, зоб визначається візуально; V ступінь – зоб сягає великих розмірів. Для роботи в ендемічному осередку ВООЗ у 1986 р. запропонована дещо скорочена класифікація за ступенем збільшення розмірів щитоподібної залози: 0 ступінь – зоба немає, щитоподібна залоза не пальпується (норма); І ступінь – зоб виявляється під час пальпації, визначається при відхиленні голови назад; II ступінь – зоб виявляється у нормальному положенні шиї; ІІІ ступінь – зоб дуже великих розмірів, визначається на відстані. 2. За формою збільшення щитоподібної залози : -дифузний (збільшена одна або дві частки); -вузловий (конгломератний); -змішаний. 3. За локалізацією патологічних змін у щитоподібній залозі: -однобічний; -двобічний; -кільцевий; -під'язиковий; -загруднинний; -задньощитоподібний. 4. За функціональним станом щитоподібної залози: -еутиреоїдний – функція щитоподібної залози не порушена; -гіпотиреоїдний – функція щитоподібної залози знижена. 5. За морфологічною структурою щитоподібної залози: -фолікулярний (мікро- та макрофолікулярний, кістозний); -паренхімний; -інтерстиціальний; -судинний. 6. За поширенням: -ендемічний; -спорадичний. Клінічні ознаки ендемічного зоба надзвичайно різноманітні, що залежить від віку хворого,статі, ступеня функціональних розладів у щитоподібній залозі, її розташування,порушення функції прилеглих органів. Виділяють суб'єктивні та об'єктивні ознаки. До суб'єктивних ознак належать скарги хворого на потовщення шиї, а також симптоми, зумовлені тиском збільшеної щитоподібної залози на прилеглі органи (біль під час ковтання – при здавленні стравоходу, утруднене дихання – унаслідок здавлення трахеї, біль у ділянці серця – у разі здавлення судин шиї, охриплість голосу – при здавленні поворотного гортанного нерва) та порушенням функції самої щитоподібної залози (загальна слабкість, підвищена пітливість, головний біль, серцебиття). Слід відзначити, що в більшості пацієнтів ендемічний зоб є еутиреоїдним, що пояснює відсутність у них чітких клінічних проявів. Нерідко збільшення розмірів щитоподібної залози виявляють випадково під час профілактичного огляду. Об'єктивними ознаками захворювання є: збільшення розмірів щитоподібної залози, ущільнення її тканини, зменшення рухомості, порушення ковтання,особливо твердої їжі, відчуття тиску за грудниною, утруднене дихання, охриплий голос тощо. Наявність цих симптомів свідчить про здавлення щитоподібною залозою прилеглих органів – стравоходу, трахеї, судин, поворотного гортанного нерва. У деяких хворих може бути виражений симптом Горнера (птоз, міоз, ендофтальм). При ендемічному зобі тяжкого ступеня порушується робота серця, що зумовлює формування "зобного серця" унаслідок механічних причин (здавлення трахеї та судин). Недостатня вентиляція легень і, як наслідок, гіпокапнія спричинюють посилення роботи серця, що зумовлює його гіпертрофію. Збільшення розмірів щитоподібної залози або її часток можна виявити під час огляду шиї та пальпації органа. Під час огляду визначають потовщення шиї, наявність вузлоподібних утворень. При здійсненні хворим ковтальних рухів щитоподібна залоза переміщується вгору-вниз. Пальпацію щитоподібної залози проводять двома руками, стоячи спереду та позаду хворого. Пальпація щитоподібної залози дає можливість визначити локалізацію, збільшення,консистенцію та рухомість залози. Важливим для діагностики виду ендемічного зоба є визначення його консистенції.Паренхімний зоб має м'яку консистенцію, колоїдний – більш щільну, з чіткимимежами, фіброзний – щільну. Ділянки ущільнення подібні до злоякісних, горбисті,надзвичайно щільні, зрощені з прилеглими тканинами. Болючість під час пальпаціїсвідчить про наявність запального процесу, м'яко-еластична консистенція – пронаявність кісти. Судинний зоб під час пальпації значно зменшується, після її закінчення – відновлюються попередні розміри. Найчіткіше форму і розміри зоба визначають під час ковтання.
Діагностика Клінічний діагноз ендемічного зоба встановлюють на підставі аналізу скарг хворого напотовщення шиї, утруднення ковтання та дихання, біль у серці, охриплість голосу, головний біль; даних анамнезу (проживання або тривале перебування в ендемічному осередку) та результатів об'єктивного обстеження (збільшення розмірів щитоподібної залози, щільність її тканини, обмеження рухомості, утруднення дихання, розширення меж серця, охриплість голосу, наявність симптому Горнера).У більшості пацієнтів діагностика ендемічного зоба не становить труднощів. До додаткових методів діагностики ендемічного зоба належать: визначення основного обміну, ультразвукове і радіонуклідне дослідження, пункційна біопсія,термографія тощо. Основний обмін – це мінімальна кількість енергії, яку витрачають у стані повного спокою натще для підтримки життєдіяльності організму. У нормі він становить ± 10 %. За допомогою радіонуклідних методів визначають накопичувальну та поглинальну функції щитоподібної залози. У здорової людини максимум накопичення відзначають через 24 год, він становить 10 – 30 % уведеної дози радіоактивного йоду (131І). При гіпофункції щитоподібної залози накопичення 131І уповільнене (менше ніж 10 % за 24 год), а при гіпертиреозі – прискорене: максимум дози поглинаєтьсяза 6 – 12 год і становить 40-80 %. Для визначення ступеня поглинання 131І окремими клітинами проводиться сканування залози за допомогою спеціального лічильника (сканера) який фіксує інтенсивність захоплення 131І в окремих ділянках органа. Сканування дає можливість визначити функціональну топографію та активність окремих ділянок щитоподібної залози, що дає можливість визначати обсяг оперативного втручання. За допомогою ультразвукового дослідження визначають розміри щитоподібної залози,щільність її тканини навіть за незначного ураження. Слід зазначити, що ультразвукову тиреоїдометрію вважають найточнішим методом, за допомогою якого визначають розміри щитоподібної залози. Гістологічне дослідження ділянок тканини щитоподібної залози, взятих під час пункційноїбіопсії, є основою діагностики гострого або хронічного тиреоїдиту, злоякісної аденоми, ракових утворень щитоподібної залози. Термографічне дослідження за нетоксичного зоба малоінформативне. Обов'язковим під час обстеження хворих на ендемічний зоб є проведення загально-клінічних та біохімічних лабораторних досліджень. Крім того, визначають вміст гормонів(тироксин, трийодтиронін, тиротропін) у сироватці крові та зв'язаний з білкамийод (у нормі 3,5 – 8,5 мкг/л). Приформулюванні діагнозу ендемічного зоба звертають увагу на характер змін ущитоподібній залозі (дифузний, вузловий, змішаний), ступінь її збільшення (0 – 3за класифікацією ВООЗ), функціональний стан (еутиреоїдний, гіпотиреоїдний),поширення зоба (ендемічний, спорадичний). Диференціальна діагностика ендемічного зоба Під час проведення диференціальної діагностики необхідно брати до уваги: а) фізіологічне збільшення розмірів щитоподібної залози в дітей віком 5 – 7 років та в період статевого дозрівання; б) захворювання інших органів шиї, що супроводжуються її збільшенням (лімфатичні вузли, кісти шиї – серединну та бічну, дермоїд,туберкульоз лімфатичних вузлів, лімфогранулематоз); різні захворювання самої щитоподібної залози (рак, гострий та хронічний тиреоїдит, зоб Хашимото) тарідкісні захворювання (сифіліс, туберкульоз). За фізіологічного збільшення розмірів щитоподібної залози характерні ранній вік,незначне рівномірне її збільшення без порушення функції. Збільшення інших органів шиї визначають за їх локалізацією (за межами щитоподібної залози),що підтверджується даними об'єктивного обстеження та ультразвукового дослідження. Збільшені лімфатичні вузли пальпують у вигляді ланцюжка попередньобічних поверхнях шиї, їх зв'язок із щитоподібною залозою відсутній; як правило, визначається збільшення й інших груп лімфатичних вузлів (надключичних,пахвових та ін.). Серединна кіста шиї розташована вище від перешийка щитоподібної залози і нерідко з'єднується з ротовою порожниною на місці сліпого отвору язика. Вона має чіткі контури, а під час ультразвукового дослідження виявляють кістозне утворення з чітко вираженими оболонками та рідиною в порожнині за відсутності змін у щитоподібній залозі. Бічні кісти розташовані під нижніми щелепами над під'язиковою кісткою. Для них характерні такі самі ознаки, як для серединної кісти шиї. Діагноз туберкульозу лімфатичних вузлів підтверджують за допомогою туберкулінових проб та пункційної біопсії. При лімфогранулематозі збільшення лімфатичних вузлів відбувається на тлі тяжкого загального стану хворого, Діагноз підтверджують за даними результатів проведення загальноклінічних аналізів кровіта пункційної біопсії груднини. Особливу увагу під час проведення диференціальної діагностики звертають на захворювання щитоподібної залози, не пов'язані з недостатком йоду. Гострий тиреоїдині, на відміну від зоба, швидко прогресує,супроводжується гострим пульсуючим болем у ділянці шиї. Щитоподібна залоза прицьому швидко збільшується, стає болісною, особливо під час пальпації.Захворювання, на відміну від ендемічного зоба, супроводжується гарячкою та лейкоцитозом. За тяжкого запалення щитоподібної залози може виникати абсцес. Підгострий тиреоїдит (тиреоїдит де-Кервена) на відміну від гострого розвивається протягом кількох тижнів, навіть місяців і також супроводжується збільшенням розмірів та болючістю щитоподібної залози. Виникає він, як правило,через 1 – 2 тиж після гострого респіраторного вірусного захворювання. З часом щитоподібна залоза значно збільшується, стає напруженою, болісною. Більіррадіює у вуха та потиличну ділянку. Болючість щитоподібної залози під час пальпації є основною ознакою, яка відрізняє захворювання від ендемічного зоба.Для підгострого тиреоїдиту, на відміну від ендемічного зоба, характерні зміни шкіри шиї над випинанням, лейкоцитоз (кількість лейкоцитів до 15 – 20х 109в 1 л), гарячка, збільшення швидкості осідання еритроцитів. Хронічний тиреоїдит (зоб Риделя) – захворювання щитоподібної залози, яке розвивається повільно. Причина захворювання остаточно невстановлена. Частіше буває однобічним, збільшена щитоподібна залоза при цьомубезболісна, її тканина значно ущільнена; відзначають ураження фасції шиї,м'язів, нервових стовбурів, судин, що трактують як інвазивний фібрознийтиреоїдит. За ендемічного зоба в прилеглих тканинах такі зміни не виникають.Точний діагноз хронічного тиреоїдиту встановлюють лише на основі гістологічногодослідження біопсійного або операційного матеріалу. Останніми роками спостерігають значне зростання захворюваності на рак щитоподібної залози, у зв'язку з чим верифікація діагнозу злоякісної пухлини щитоподібної залози та ендемічного зоба, особливого вузлового, має важливе значення. Для обох захворювань характерна наявність вузла в щитоподібній залозі. Проте, на відміну від вузлового зоба, при раку зазвичай відбувається ріст вузла, зрощення його з прилеглими тканинами та органами, що досить рано спричинює розлади дихання та утруднення ковтання. Злоякісна пухлина щільної консистенції, помірно болюча під час пальпації, швидко метастазує в лімфатичні вузли шиї, легені,печінку, кістки. Характерними для раку є наявність тиреотоксикозу, рідше – еутиреозу. Часто в анамнезі у хворих є відомості про радіаційне опромінювання, проживанняна територіях, забруднених радіацією, або лікування з використанням радіоактивних препаратів. Досить часто виникає необхідність диференціювати ендемічний зоб із зобом Хашимото,який є, по суті, автоімунним тиреоїдитом, тобто наслідком автоагресії до тканинвласної щитоподібної залози. Через порушення в імунній системі утворюються автоантитіла (тироглобулінові, мікросомальні), які пошкоджують тканину власної щитоподібної залози, яку організм сприймає як чужорідний орган. Для зоба Хашимото характерні значне ущільнення щитоподібної залози з нерівною горбистою поверхнею, а також наявність численних вузлів. Ультразвукове дослідження дає можливість визначити неоднорідність структури щитоподібної залози, в якій чергуються гіпоехогенні (гідрофільні) та гіперехогенні утворення різнихрозмірів, зменшення ехогенності тканини органа. Вміст гормонів щитоподібноїзалози, як правило, у межах норми. Інформативним є визначення у крові титруантитіл до тиреоглобуліну та мікросомальної фракції. Збільшення титру антитілдо тиреоглобуліну відзначене в 30 – 70 % хворих. Діагноз підтверджують заданими пункційної або інтраопераційної біопсії. Усі ці зміни відсутні приендемічному зобі. Сифіліс та туберкульоз щитоподібної залози спостерігають дуже рідко.Характерна наявність специфічного ураження інших органів і систем організму, щопідтверджують за допомогою серологічних реакцій, специфічних проб тарентгенологічного дослідження. Лікуванняендемічного зоба може бути як консервативним (медикаментозним), так іхірургічним. Вибір методу лікування залежить від форми зоба, його розмірів,гормональної активності щитоподібної залози, ступеня вираженості порушенняфункції прилеглих органів. Проведеннямедикаментозної терапії показане хворим за дифузного збільшення розмірівщитоподібної залози І – III ступеня, ювенільного зоба та багатовузлового зобаневеликих розмірів. Відповідно до етіології та патогенезу захворюваннявикористовують наступні тактичні підходи до призначення консервативної терапії.Оскільки в більшості хворих ендемічний зоб виникає внаслідок абсолютного абовідносного дефіциту йоду в організмі, доцільне призначення препаратів йоду. Лікувальнадоза йоду повинна бути дещо вищою від добової потреби. Найпоширенішимпрепаратом йоду є калію йодид, який призначають по 4 – 6 крапель щоденнопротягом 6 – 8 тиж. За відсутності ефекту від терапії протягом 3 міс каліюйодид замінюють на препарат щитоподібної залози – тиреоїдин. Починаютьлікування з низьких доз тиреоїдину (0,02 – 0,05 г); через 10 – 15 днів дозупрепарату збільшують до 0,2 г на добу. Препарат застосовують протягом 20 днів,потім роблять перерву на 10 днів, повторний курс по 0,2 г протягом 20 діб. Якщоі після використання тиреоїдину відсутня позитивна динаміка, призначаютьгормональні препарати щитоподібної залози – тироксин чи трийодтиронін, або їхкомбінацію. Гормональне лікування забезпечує найкращий результат і не спричинюєгіпертиреоїдизм, який іноді виникає при застосуванні препаратів йоду тапрепаратів щитоподібної залози. Добова доза тироксину становить 150 – 300 мкг,трийодтироніну – 50 – 100 мкг упродовж 20 діб, після перерви протягом 10 днівпроводять повторний курс лікування. У клінічній практиці широко застосовуютькомбіновані препарати – тиреотом і тиреотом-форте – поєднання тироніну татрийодтироніну. Призначення гормональних препаратів щитоподібної залозипоказане всім хворим з гіпотиреозом. У них проводять замісну терапію звикористанням тироксину та трийодтироніну. Затяжкого перебігу захворювання показане також застосування імуномодуляторів(тималін, Т-активін, лаферон та ін.). Контрольефективності лікування здійснюють через кожні 3 міс: проводять пальпаціющитоподібної залози, ультразвукове дослідження. Лабораторний контроль проводятьшляхом визначення вмісту гормонів у плазмі крові. За умови зменшення розмірівщитоподібної залози через 6 міс хворим призначають тривалу індивідуальну йоднупрофілактику (антиструмін). Хірургічнелікування показане за наявності вузлового зоба, зоба великих розмірів зпорушенням функції прилеглих органів, при обґрунтованому припущенні прозлоякісне переродження, резистентності до медикаментозної терапії, наявностідистопічного зоба (корінь язика, загруднинне розташування). Підготовкахворих до оперативного втручання визначається ступенем функціональних розладівщитоподібної залози і прилеглих органів, а також віком пацієнта, наявністюсупутніх захворювань, особливо в похилому віці. Протягом 3 – 7 діб проводятькорекцію наявних функціональних розладів. Оперативне втручання можна виконатипід місцевою анестезією або під ендотрахеальним наркозом, якому віддаютьперевагу. Обсягоперативного втручання залежить від вираженості морфологічних та функціональнихзмін у щитоподібній залозі. Нині перевагу віддають таким оперативнимвтручанням: а)енуклеації вузла за Сосеном; б) енуклеації-резекціїщитоподібної залози; в) тиреоїдектоміїза Ніколаєвим із залишенням 10% маси щитоподібної залози (у середньому 4-6 г). Зпісляопераційних ускладнень найчастіше виникають: кровотеча, повітряна емболія,асфіксія, пошкодження поворотного гортанного нерва, післяопераційна кровотеча,охриплість голосу, судоми, утруднення дихання, гіпотиреоз. За результатамидослідження українських та зарубіжних авторів, частота ускладнень під часвиконання оперативного втручання на щитоподібній залозі та в післяопераційнийперіод низька. Так, парез поворотних гортанних нервів виникає у 0,5-3%оперованих, гіпотиреоз – у 0,05%. Профілактика ускладнень – це ретельневиконання всіх етапів оперативного втручання на щитоподібній залозі. Одужують90 – 95 % оперованих пацієнтів, у 5 – 10% – виникає рецидив захворювання,причиною якого, з одного боку, може бути стимуляція росту залишеної тканини щитоподібноїзалози за умови недостатності йоду, з іншого, – порушення техніки виконанняоперативного втручання, залишення окремих вузлів. З метою запобігання рецидивузоба показане проведення тривалої, інколи пожиттєвої протирецидивної терапії. Останнімчасом у хірургічному лікуванні хворих з ендемічним зобом використовуютьендоскопічні методи, а у хворих з кістозним зобом, вузловим колоїдним зобоммалих розмірів (20 – 30 мм) – мініінвазивні втручання під контролемультразвукового дослідження – уведення склерозивних препаратів (зокремаетанолу) у вузлове утворення, діатермокоагуляцію, кріодеструкцію або лазернудеструкцію тканини вузлів. Перевагою мініінвазивних методів є збереженняосновної маси функціонуючої тканини щитоподібної залози, зведення до мінімумучастоти ускладнень, пов'язаних з оперативним втручанням. Слід пам'ятати, щомініінвазивні втручання можна виконувати тільки після виключення онкологічноїприроди захворювання. Профілактичнізаходи мають істотне значення у подоланні ендемічного зоба, особливо восередках ендемії. Застосовують такі профілактичні заходи: -йодна профілактика; -своєчасне виявлення та лікування хворих; -поліпшення умов життя населення (повноцінне харчування, високоякісневодопостачання, хороші житлові та санітарно-гігієнічні умови). Провіднароль у профілактиці захворювання належить повноцінному забезпеченню організмуйодом. За рекомендацією ВООЗ необхідне щоденне надходження в організм людини 90- 200 мкг йоду. В основу йодної профілактики покладено йодування солі та харчовихпродуктів. Отже, у Європі, Північній Америці та Азії споживають йодовану сіль(25 г йоду на 1 т солі), в Австралії, Голландії – йодований хліб, у ПівденнійАмериці, Новій Гвінеї – йодоване масло. У деяких країнах з профілактичною метоюпризначають антиструмін, калію йодид. В Україні перевагу віддають вживаннюйодованої солі. Виділяютьмасову, групову та індивідуальну йодну профілактику. Масова профілактикаохоплює всіх мешканців ендемічного регіону. Її проводять шляхом призначенняйодованої солі та харчових продуктів, вживанням продуктів моря, збалансованогохарчування, вилучення з раціону струмогенних продуктів. Груповупрофілактику проводять шляхом додаткового введення йоду певним контингентамнаселення: дітям, підліткам, особам, які прибули на роботу до ендемічнихрайонів, тощо. Дітям і підліткам призначають препарати йоду, дорослим – антиструмін. Індивідуальнупрофілактику проводять за умови зростаючої потреби в йоді – реконвалесцентампісля тяжких або інфекційних захворювань, при захворюваннях органів травноїсистеми, що супроводжуються порушенням всмоктування йоду, після тривалих курсівантибактеріальної терапії, жінкам – за рік до запланованої вагітності.Індивідуальну йодну профілактику здійснюють з використанням препаратів каліюйодиду або комплексних полівітамінних препаратів, що містять йод, а такожбіологічно активних добавок, до складу яких включений йод. Світовийдосвід свідчить про необхідність проведення та високу ефективність йодноїпрофілактики. У країнах, де цьому питанню приділяють велику увагу, ендемічнийзоб майже не спостерігають (США, Велика Британія, Швеція, Фінляндія та ін.). Щев 1915 р. один з прихильників йодної профілактики проф. Маріне заявив, що зусіх хвороб, які виникають у людини, запобігти розвитку ендемічного зоба найлегше.Він може бути викреслений із переліку хвороб людини, як тільки суспільстводокладе необхідних зусиль. Спорадичний зоб – це нетоксичний зоб, що виникає ухворих, які мешкають поза межами ендемічних регіонів. Етіологія.Причиною виникнення спорадичного зоба є недостатнє надходження йоду в організмлюдини, зумовлене впливом зобогенних чинників довкілля, порушенням всмоктуванняйоду при захворюваннях органів травної системи та вживанні деяких лікарськихзасобів (літію карбонату). Причиноюутворення зоба також можуть бути спадково зумовлені захворювання, якісупроводжуються порушенням метаболізму тиреоїдних гормонів (порушенняпоглинання, синтез патологічних форм тиреоглобуліну тощо). Збільшення розмірівщитоподібної залози відзначають у період збільшеної потреби в тиреоїднихгормонах (пубертатний період, вагітність). Появаспорадичного зоба може бути зумовлена також утворенням у щитоподібній залозідоброякісних або злоякісних пухлин, аденоми. Патогенез.Усі чинники, які зумовлюють зменшення продукції гормонів щитоподібної залози,спричинюють підвищену продукцію тиреотропіну, який стимулює гіперплазіютироцитів, гіпертрофію щитоподібної залози, посилення синтезу тиреоїднихгормонів. Спорадичнийзоб розвивається повільно, протягом тривалого часу клінічні ознаки відсутні.Лише за значного збільшення щитоподібної залози з'являються симптоми, зумовленіздавленням або зміщенням органів шиї та середостіння. Діагнозспорадичного зоба встановлюють на основі аналізу клінічних ознак, результатівгормональних та інструментальних досліджень. Підчас огляду шиї відзначають її рівномірне потовщення, пальпаторно на початкузахворювання тканина щитоподібної залози м'якої консистенції, рівномірнозбільшена. Пізніше відбувається ущільнення тканини зоба, з'являютьсявузлоподібні утворення. Гормональнідослідження при простому спорадичному зобі виявляють, що вміст тироксину,трийодтироніну та тиреотропіну зменшений. Збільшення вмісту тиреотропінусвідчить про виникнення гіпотиреозу. Задопомогою ультразвукового дослідження встановлюють збільшення розмірівщитоподібної залози. За значної тривалості захворювання паренхіма щитоподібноїзалози залишається ізоехогенною, іноді виявляють справжні вузли, кісти,аденоми, кістаденоми. Підчас сканування виявляють ділянки – "теплі" або "гарячі" зони,в яких інтенсивно накопичується радіонуклід. Длявизначення морфологічної структури, особливо вузлів та вузлових утворень,проводять аспіраційну пункційну біопсію з вивченням клітинного складу пунктату. Диференціальнудіагностику проводять з вузловими формами ендемічного зоба, раком щитоподібноїзалози, тиреоїдитом. Оскількипричиною зоба є недостатнє забезпечення щитоподібної залози йодом, провідними влікуванні спорадичного зоба є препарати йоду (калію йодид, антиструмін).Показанням до призначення гормональних препаратів щитоподібної залози є лишегіпотиреоз. Уразі появи вузлів у щитоподібній залозі проводять хірургічне лікування. | |
|
| |
| Переглядів: 318 | Завантажень: 0 | | |